宫颈癌是全球女性第四大常见癌症,幸运的是,宫颈癌是目前唯一病因明确的癌症——99%的宫颈癌由人乳头瘤病毒(HPV)持续感染引起。而TCT(宫颈细胞学检查)和HPV检测,正是早期发现宫颈癌前病变的关键武器。
一、TCT:给宫颈细胞“拍X光”
1.什么是TCT?
TCT全称“薄层液基细胞学检测”,是一种宫颈脱落细胞学检查。通俗说,就是用小刷子在宫颈表面轻轻刷取细胞,制成薄片后在显微镜下观察,判断细胞是否有异常改变。
它就像给宫颈细胞“拍了张X光片”,主要看细胞形态是否正常,有没有出现鳞状上皮内病变(SIL)——这是宫颈癌前病变的信号灯。
2.TCT的作用:揪出“坏细胞”
TCT的核心价值是发现宫颈细胞的形态异常,比如:
轻度异常(LSIL):可能是炎症或低级别病变,多数可自行恢复;
重度异常(HSIL):属于高级别病变,如果不及时处理,可能发展为宫颈癌。
需要注意的是,TCT只能看出“细胞有没有变坏”,但不知道为什么会变坏——这就是HPV检测的用武之地。
3.TCT的检测流程
准备:检查前48小时内避免同房、阴道冲洗或用药;月经期间不宜检查。
取样:医生用专用刷子在宫颈口旋转几圈,收集脱落细胞。
送检:样本被送到实验室,制成薄层涂片后染色,病理医生在显微镜下观察。

二、HPV:追踪“致癌元凶”
1.什么是HPV?
HPV即人乳头瘤病毒,是一种主要通过性接触传播的病毒。目前已发现的HPV有200多种亚型,其中高危型HPV(如16、18、31、33等)是宫颈癌的“幕后黑手”——持续感染高危型HPV,会使宫颈细胞逐渐发生癌变。
值得注意的是,80%的女性一生中至少感染过一次HPV,但90%以上的感染会在1-2年内被自身免疫系统清除,只有少数持续感染才会致病。
2.HPV检测的作用:找到“罪魁祸首”
HPV检测的核心是判断是否感染了高危型病毒,以及感染的持续时间。它的优势在于:
早期预警:能在细胞还没明显病变时,就发现病毒感染;
预测风险:高危型HPV持续感染(尤其是16、18型),患宫颈癌的风险比正常人高数百倍。
3.HPV的检测流程
取样方式:与TCT类似,也是用小刷子刷取宫颈分泌物,但检测重点是病毒的DNA或RNA。
结果解读:报告会列出检测到的HPV亚型,比如“HPV16阳性”“HPV18阳性”等。如果是“高危型HPV阴性”,说明目前没有感染致癌病毒;如果是阳性,则需要结合TCT结果进一步判断风险。
三、TCT vs HPV:一张图看清区别
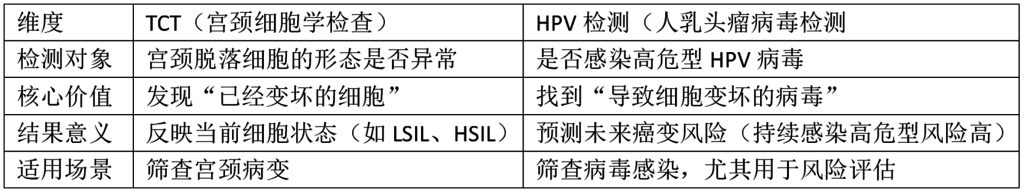
四、为什么常常“TCT+HPV”一起做?
单独做TCT可能会漏掉一些早期病变,而单独做HPV也可能忽略已存在的细胞异常。因此,联合筛查(TCT+HPV)是国际上推荐的宫颈癌筛查“黄金组合”:
对于30-65岁女性,首选“TCT+HPV”联合筛查,每5年一次;
如果联合筛查结果都正常,可以延长至每10年筛查一次;
若HPV阳性但TCT正常,需定期复查(如1年后复查HPV);
若TCT异常或HPV高危型阳性,需进一步做阴道镜检查(直接观察宫颈,必要时取活检)。
五、常见问题:“我该不该做?结果异常怎么办?”
1.我需要做TCT和HPV吗?
21-29岁女性:每3年做一次TCT(无需HPV);
30-65岁女性:每5年做一次“TCT+HPV”联合筛查;
65岁以上女性:若过去25年筛查结果都正常,可停止筛查。
有宫颈癌家族史、多性伴侣、免疫低下等高危因素的女性,需提前或增加筛查频率。
2.HPV阳性是不是得了宫颈癌?
不是!HPV阳性≠宫颈癌,甚至不等于宫颈病变。大多数HPV感染会被免疫系统清除,只有持续感染高危型HPV(如连续2年阳性),才需要警惕。此时配合TCT结果,医生会判断是否需要进一步检查。
3.TCT异常怎么办?
TCT结果异常(如ASC-US、LSIL、HSIL)不代表一定是癌,但需要:
若HPV阴性,可先观察(3-6个月后复查);
若HPV阳性或TCT结果更严重(如HSIL),必须做阴道镜检查,通过活检确定病变程度。
宫颈癌虽然可怕,但它是可防可治的癌症。记住:早筛查、早发现、早治疗,宫颈癌的治愈率可达90%以上。为了自己的健康,请把这项检查列入每年的体检清单吧!




